Daftar Isi
- Apa itu insulin?
- Jenis-Jenis Insulin
- Membandingkan insulin manusia dan analog insulin
- Apa Pankreas?
- Berbagai jenis insulin
- Peranan Insulin dalam Kontrol Glukosa Darah
- Apa yang terjadi dengan resistensi insulin?
- Apa yang menyebabkan resistensi insulin?
- Apa itu Prediabetes?
- Bagaimana Insulin Resistance berhubungan dengan Diabetes tipe 2 dan Prediabetes?
- Apa saja gejala resistensi insulin dan pradiabetes?
- Siapa yang harus diuji untuk pradiabetes?
- Bagaimana resistansi insulin dan prediabetes didiagnosis?
- Tes Darah untuk Prediabetes
- Mengapa seseorang harus diuji untuk diabetes?
- Dapatkah resistensi insulin dan pradiabetes dibalik?
- Orang Berisiko Tinggi untuk Diabetes
- Pendekatan untuk Mencegah Diabetes
Apa itu insulin?
Insulin adalah hormon yang dibuat di pankreas, organ yang terletak di belakang perut. Pankreas mengandung kelompok sel yang disebut pulau. Sel-sel beta di dalam pulau membuat insulin dan melepaskannya ke dalam darah. Ketika tubuh tidak dapat membuat insulin yang cukup, insulin diambil dengan suntikan atau cara lain (Pusat Informasi Nasional untuk Bioteknologi, PubMed Health. Insulin. Https://www.ncbi.nlm.nih.gov/pubmedhealth/PMHT0024496/)).
Insulin adalah hormon yang membantu tubuh Anda menggunakan glukosa untuk energi.
Insulin memainkan peran utama dalam metabolisme — cara tubuh menggunakan makanan yang dicerna untuk energi. Saluran pencernaan memecah karbohidrat — gula dan pati yang ditemukan dalam banyak makanan — menjadi glukosa. Glukosa adalah bentuk gula yang memasuki aliran darah. Dengan bantuan insulin, sel-sel di seluruh tubuh menyerap glukosa dan menggunakannya untuk energi.
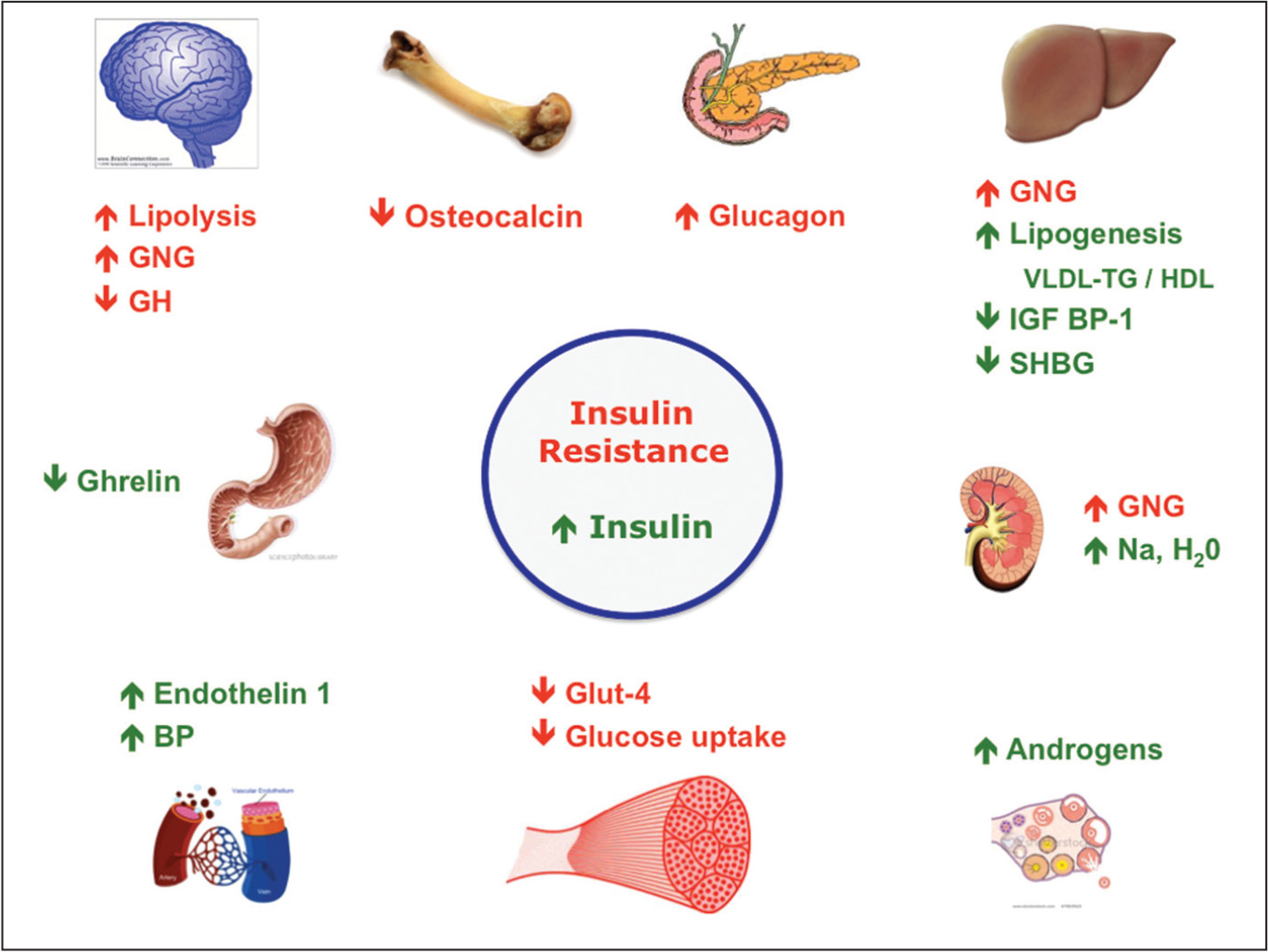
Resistensi insulin adalah ketika ketidakmampuan tubuh Anda untuk merespon dan menggunakan insulin yang dihasilkannya. Dalam resistensi insulin, otot, lemak, dan sel-sel hati tidak merespon dengan baik terhadap insulin dan dengan demikian tidak dapat dengan mudah menyerap glukosa dari aliran darah. Akibatnya, tubuh Anda membutuhkan kadar insulin yang lebih tinggi untuk membantu glukosa memasuki sel.
Resistensi insulin dapat dikaitkan dengan obesitas, hipertensi, dan tingginya kadar lemak dalam darah.
Jenis-Jenis Insulin
Terapi insulin sangat penting untuk semua orang yang memiliki diabetes tipe 1 dan beberapa orang yang memiliki diabetes tipe 2. Berbagai jenis insulin tersedia. Mereka berbeda dalam hal berapa lama efeknya berlangsung, serta struktur kimianya (Pusat Informasi Nasional untuk Bioteknologi, Kesehatan PubMed. Diabetes tipe 1: Jenis-jenis insulin. Https://www.ncbi.nlm.nih.gov/ pubmedhealth / PMH0072520 /)).
Beberapa jenis insulin bekerja dengan cepat (insulin kerja pendek atau insulin kerja cepat), sementara yang lain hanya mulai bekerja setelah jangka waktu tertentu, dan kemudian bekerja dalam jangka waktu yang lebih lama (insulin long-acting atau basal).
Insulin dapat diekstrak dari sel pankreas babi (insulin babi) atau sapi (insulin sapi) dan disiapkan untuk digunakan pada manusia. Tetapi saat ini kebanyakan orang menggunakan insulin rekayasa genetika untuk pengobatan diabetes. Salah satu jenis insulin sintetis disebut “insulin manusia.” Insulin manusia meniru insulin yang dibuat dalam tubuh manusia. Ada juga jenis insulin sintetis yang disebut “analog insulin.” Struktur kimianya berbeda dengan jenis insulin lainnya.
Membandingkan insulin manusia dan analog insulin
Analog insulin diperkenalkan ke pasar pada 1990-an. Dibandingkan dengan insulin manusia, mereka mulai menurunkan gula darah lebih cepat setelah disuntikkan. Selama bertahun-tahun sekarang ada perdebatan tentang apakah orang dengan diabetes mendapat manfaat dari ini. Tetapi penelitian belum menemukan bukti yang menunjukkan mereka melakukan 1) .
Jika, misalnya, jenis insulin tertentu ditunjukkan untuk mencegah komplikasi yang disebabkan oleh kadar gula darah yang tidak terkontrol, jenis insulin tersebut akan menawarkan keuntungan yang jelas. Ini juga akan menjadi keuntungan jika insulin mencegah fluktuasi yang kuat dalam kadar gula darah yang mengarah ke gula darah yang rendah atau tinggi (hipoglikemia atau hiperglikemia). Atau jika itu memudahkan orang untuk mengikuti rencana perawatan harian mereka. Tetapi penelitian di bidang ini menunjukkan bahwa insulin analog dan insulin manusia sama-sama efektif dalam pengobatan diabetes 2).
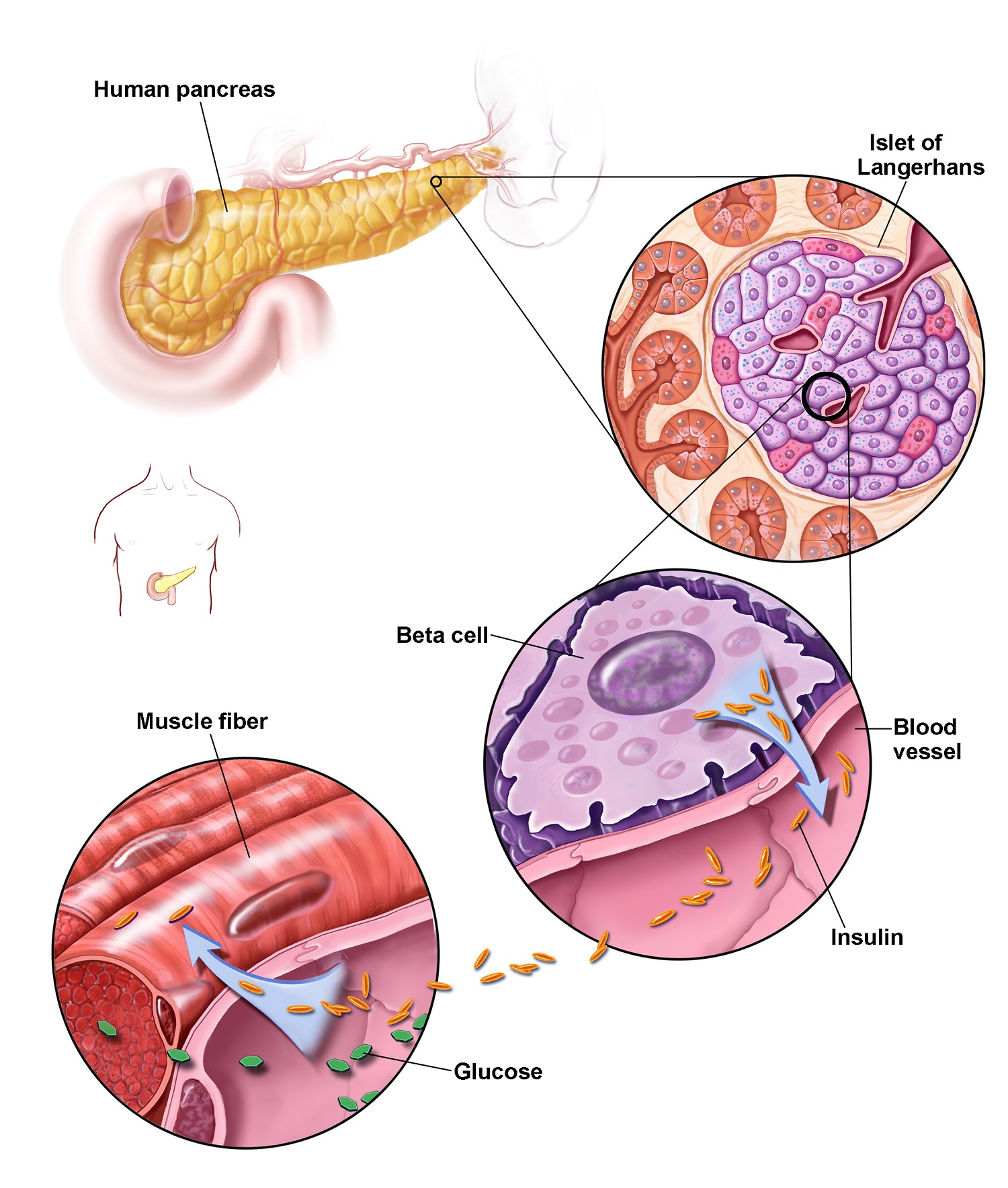
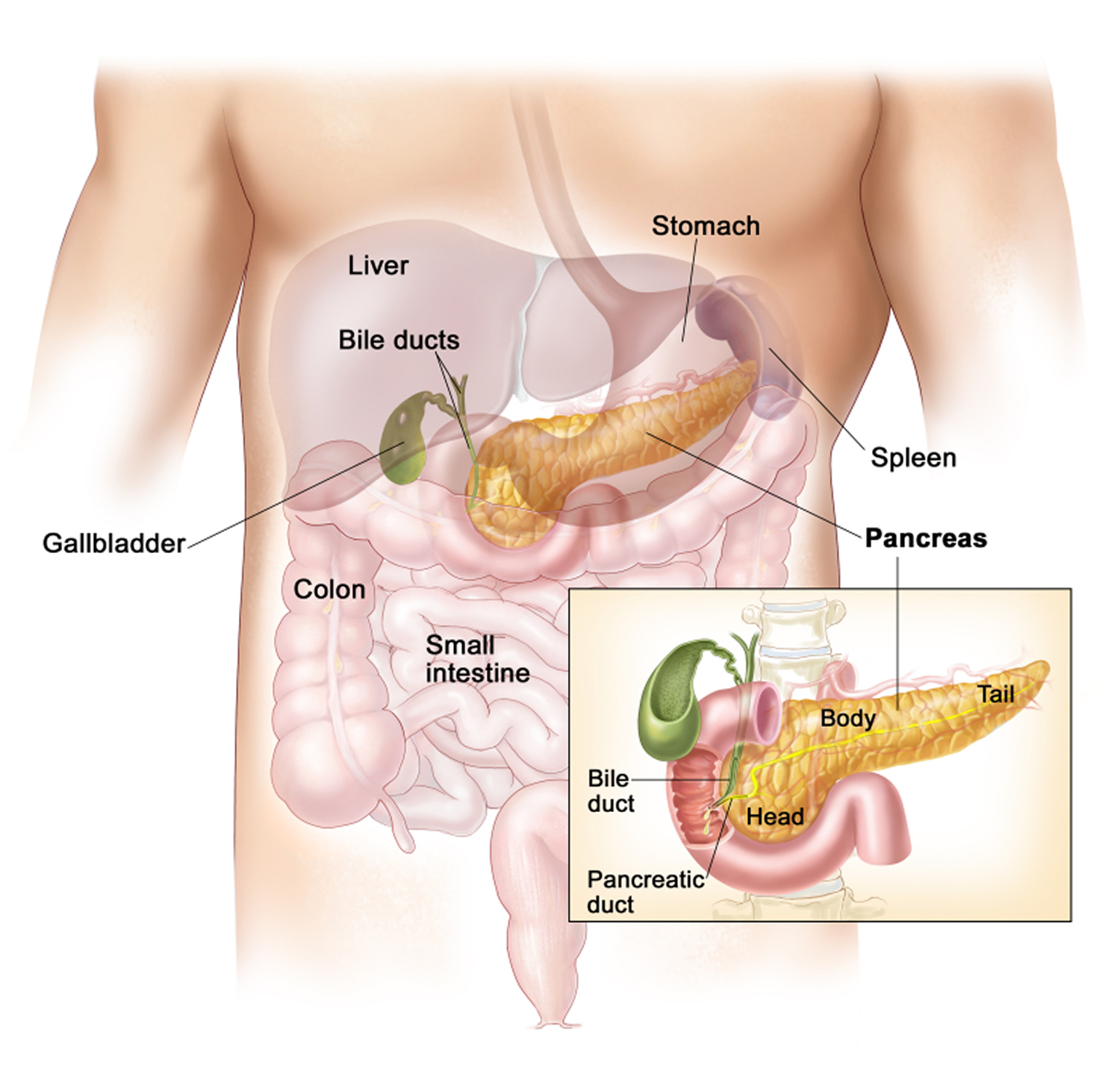
Apa Pankreas?
Pankreas adalah 12 hingga 18 cm (sekitar 4,7-7,1 inci) panjang dan berat sekitar 70 hingga 100 gram. Pankreas terdiri dari kepala, tubuh dan ekor yang runcing. Itu terletak di perut bagian atas di belakang perut 3). Organ memiliki dua fungsi utama. Itu menghasilkan
- enzim yang memecah makanan di usus, dan
- hormon-hormon seperti insulin, yang mempertahankan tingkat gula darah konstan.
Lebih dari 99% sel pankreas eksokrin menghasilkan cairan pencernaan – sekitar 1,5 hingga 2 liter per hari. Mereka disebut eksokrin (“mengeluarkan secara eksternal”) karena mereka mengeluarkan cairan pencernaan “secara eksternal” ke dalam usus kecil. Jus yang jernih dan tidak berwarna ini terutama terdiri dari air dan juga mengandung garam, natrium bikarbonat dan enzim pencernaan. Ada enzim untuk memecah lemak (lipase), protein (protease), dan karbohidrat (amilase). Protease tidak aktif saat berada di dalam pankreas. Mereka diaktifkan setelah mereka disekresikan ke dalam usus kecil. Natrium bikarbonat menetralisir lambung asam (lambung) jus dalam massa makanan yang dicerna setengah untuk membantu enzim pencernaan bekerja lebih baik.
Cairan pencernaan mengalir dari pankreas melalui saluran ekskretoris ke usus kecil. Pada kebanyakan orang, saluran ini bergabung dengan saluran kandung kemih sebelum mencapai usus kecil. Otot sfingter di ujung saluran mengontrol aliran jus pencernaan ke dalam usus kecil.
Dalam kasus pankreatitis, enzim dapat diaktifkan di dalam pankreas sebelum mencapai usus kecil, menyebabkan kelenjar mulai “mencerna dirinya sendiri.”
Sel pankreas endokrin
Kelompok sel endokrin tersebar di permukaan pankreas. Mereka disebut pulau Langerhans, karena mereka tersebar seperti pulau-pulau kecil dan ditemukan oleh ahli patologi Paul Langerhans. Sel-sel islet ini memproduksi insulin, glukagon dan hormon lainnya. Mereka disebut sel endokrin (“mensekresi internal”), karena mereka mengeluarkan hormon langsung ke dalam darah. Hormon-hormon ini membantu mengatur kadar gula darah dan menjaga mereka dari terlalu tinggi atau terlalu rendah.
Ketika kadar gula darah meningkat, karena mereka mungkin setelah makan, insulin dilepaskan oleh pulau Langerhans. Insulin kemudian dapat mengangkut gula dari darah ke dalam sel-sel tubuh, di mana ia dapat diubah menjadi energi. Insulin juga memungkinkan hati dan otot untuk menyimpan lebih banyak gula, serta menjaga hati memproduksi lebih banyak gula. Ini memiliki efek menurunkan kadar gula darah.
Ketika kadar gula darah terlalu rendah, pankreas melepaskan glukagon ke dalam aliran darah. Hormon ini bertindak sebagai antagonis terhadap insulin. Ini menyebabkan sel hati hati melepaskan gula yang disimpan dan mengubah protein menjadi gula untuk membuatnya tersedia sebagai sumber energi juga. Aliran glukagon dihentikan ketika kadar gula darah meningkat (Pusat Informasi Bioteknologi Nasional, Kesehatan PubMed. Pankreas. Https://www.ncbi.nlm.nih.gov/pubmedhealth/PMHT0015631/)).
Berbagai jenis insulin
Jenis-jenis produk insulin berikut diklasifikasikan berdasarkan seberapa cepat dan berapa lama mereka efektif, dan struktur kimianya:
Insulin kerja pendek:
+ Analog insulin:
+ Mulai bekerja: sekitar 5 hingga 10 menit setelah penyuntikan
+ Aktivitas puncak: sekitar 1 hingga 1,5 jam setelah injeksi
+ Efektif untuk: sekitar 2 hingga 3 jam
+ Insulin Reguler (insulin manusia, insulin babi, insulin sapi):
+ Mulai bekerja: sekitar 15 hingga 30 menit setelah injeksi
+ Aktivitas puncak: sekitar 1,5 hingga 3 jam setelah injeksi
+ Efektif untuk: sekitar 4 hingga 8 jam
Intermediate-acting insulin (insulin analog, insulin manusia atau insulin babi dengan tindakan yang tertunda karena penambahan NPH (protamine Hagedorn netral) atau seng):
+ Mulai bekerja: sekitar 2 jam setelah injeksi
+ Aktivitas puncak: sekitar 4 hingga 6 jam setelah injeksi
+ Efektif untuk: sekitar 12 hingga 14 jam
Insulin kerja panjang (analog insulin, insulin manusia, insulin babi):
+ Onset aksi lambat.
+ Aktivitas puncak dan berapa lama efektif tergantung pada cara tindakan ditunda. Biasanya bekerja hingga 24 jam.
Premixed insulin (insulin analog, insulin manusia, insulin babi):
+ Insulin kerja pendek dan insulin kerja-sedang atau kerja panjang yang sudah dicampur.
Insulin kerja pendek – termasuk insulin reguler, analog insulin dan insulin yang dipicu sebelumnya – biasanya disuntikkan sebelum makan. Beberapa orang menunggu beberapa waktu setelah disuntik sebelum makan. Lainnya bervariasi interval waktu antara menyuntikkan dan makan tergantung pada kadar gula darah mereka.
Banyak orang menemukan interval waktu makan injeksi yang mengganggu dan sulit untuk tetap dalam kehidupan sehari-hari. Sejauh ini tidak ada bukti yang menunjukkan bahwa kadar gula darah lebih terkontrol jika Anda tetap menggunakan interval waktu makan tetap.
Peranan Insulin dalam Kontrol Glukosa Darah
Ketika kadar glukosa darah naik setelah makan, pankreas melepaskan insulin ke dalam darah. Insulin dan glukosa kemudian berjalan di dalam darah ke sel-sel di seluruh tubuh.
- Insulin membantu otot, lemak, dan sel hati menyerap glukosa dari aliran darah, menurunkan kadar glukosa darah.
- Insulin menstimulasi hati dan jaringan otot untuk menyimpan kelebihan glukosa. Bentuk glukosa yang disimpan disebut glikogen.
- Insulin juga menurunkan kadar glukosa darah dengan mengurangi produksi glukosa di hati.
Pada orang yang sehat, fungsi-fungsi ini memungkinkan kadar glukosa darah dan insulin tetap dalam kisaran normal.
Apa yang terjadi dengan resistensi insulin?
Dalam resistensi insulin, otot, lemak, dan sel-sel hati tidak merespon dengan baik terhadap insulin dan dengan demikian tidak dapat dengan mudah menyerap glukosa dari aliran darah. Akibatnya, tubuh membutuhkan kadar insulin yang lebih tinggi untuk membantu glukosa memasuki sel.
Sel-sel beta di pankreas berusaha mengimbangi peningkatan permintaan insulin ini dengan memproduksi lebih banyak. Selama sel beta mampu memproduksi insulin yang cukup untuk mengatasi resistensi insulin, kadar glukosa darah tetap dalam kisaran yang sehat.
Seiring waktu, resistensi insulin dapat menyebabkan diabetes tipe 2 dan pradiabetes karena sel-sel beta gagal untuk mengikuti peningkatan kebutuhan tubuh akan insulin. Tanpa cukup insulin, kelebihan glukosa menumpuk di aliran darah, yang mengarah ke diabetes, prediabetes, dan gangguan kesehatan serius lainnya 4).
Apa yang menyebabkan resistensi insulin?
Meskipun penyebab pasti resistensi insulin tidak sepenuhnya dipahami, para ilmuwan berpikir bahwa kontributor utama terhadap resistensi insulin adalah kelebihan berat badan (obesitas) dan aktivitas fisik. Resistensi insulin dapat dikaitkan dengan obesitas, hipertensi, dan tingginya kadar lemak dalam darah 5).
1) Kelebihan Berat Badan
Beberapa ahli percaya bahwa obesitas, terutama kelebihan lemak di sekitar pinggang, adalah penyebab utama resistensi insulin. Para ilmuwan dulu berpikir bahwa jaringan lemak berfungsi hanya sebagai penyimpanan energi. Namun, penelitian telah menunjukkan bahwa lemak perut menghasilkan hormon dan zat lain yang dapat menyebabkan masalah kesehatan yang serius seperti resistensi insulin, tekanan darah tinggi, kolesterol yang tidak seimbang, dan penyakit kardiovaskular (CVD).
Lemak perut berperan dalam mengembangkan peradangan kronis, atau tahan lama di dalam tubuh. Peradangan kronis dapat merusak tubuh dari waktu ke waktu, tanpa tanda atau gejala. Para ilmuwan telah menemukan bahwa interaksi kompleks dalam jaringan lemak menarik sel-sel kekebalan ke area tersebut dan memicu peradangan kronis tingkat rendah. Peradangan ini dapat berkontribusi pada pengembangan resistensi insulin, diabetes tipe 2, dan CVD. Studi menunjukkan bahwa kehilangan berat badan dapat mengurangi resistensi insulin dan mencegah atau menunda diabetes tipe 2.
2) Ketidakaktifan Fisik
Banyak penelitian telah menunjukkan bahwa aktivitas fisik dikaitkan dengan resistensi insulin, sering mengarah ke diabetes tipe 2. Di dalam tubuh, lebih banyak glukosa digunakan oleh otot daripada jaringan lain. Biasanya, otot aktif membakar glukosa yang disimpan untuk energi dan mengisi cadangan mereka dengan glukosa yang diambil dari aliran darah, menjaga kadar glukosa darah seimbang.
Studi menunjukkan bahwa setelah berolahraga, otot menjadi lebih sensitif terhadap insulin, membalikkan resistensi insulin dan menurunkan kadar glukosa darah. Olahraga juga membantu otot menyerap lebih banyak glukosa tanpa perlu insulin. Semakin banyak otot yang dimiliki tubuh, semakin banyak glukosa yang dapat terbakar untuk mengontrol kadar glukosa darah.
3) Penyebab Lainnya
Penyebab lain resistensi insulin mungkin termasuk etnis; penyakit tertentu; hormon; penggunaan steroid; beberapa obat; usia yang lebih tua; masalah tidur, terutama sleep apnea; dan merokok.
Apakah tidur itu penting?
Ya. Studi menunjukkan bahwa masalah tidur yang tidak diobati, terutama sleep apnea, dapat meningkatkan risiko obesitas, resistensi insulin, dan diabetes tipe 2. Pekerja shift malam juga mungkin berisiko tinggi untuk masalah ini. Sleep apnea adalah gangguan umum di mana pernapasan seseorang terganggu selama tidur. Orang-orang mungkin sering keluar dari tidur nyenyak dan tertidur pulas ketika napas mereka berhenti atau menjadi dangkal. Ini menghasilkan kualitas tidur yang buruk yang menyebabkan masalah kantuk, atau kelelahan berlebihan, pada siang hari.
Banyak orang tidak menyadari gejala mereka dan tidak didiagnosis. Orang-orang yang berpikir mereka mungkin memiliki masalah tidur harus berbicara dengan penyedia layanan kesehatan mereka.
Apa itu Prediabetes?
Prediabetes adalah suatu kondisi di mana glukosa darah (tingkat HB A1C) —yang mencerminkan kadar glukosa darah rata — lebih tinggi dari normal tetapi tidak cukup tinggi untuk diagnosis diabetes. Dalam prediabetes, sel-sel beta tidak dapat lagi memproduksi insulin yang cukup untuk mengatasi resistensi insulin, menyebabkan kadar glukosa darah meningkat di atas kisaran normal. Prediabetes menjadi lebih umum di Amerika Serikat. Departemen Kesehatan dan Layanan Kemanusiaan AS memperkirakan bahwa setidaknya 86 juta orang dewasa AS berusia 20 atau lebih tua memiliki prediabetes pada tahun 2012 6).
Memiliki pradiabetes adalah faktor risiko untuk mendapatkan diabetes tipe 2 dan CVD, yang dapat menyebabkan serangan jantung atau stroke.
Orang dengan pradiabetes dapat diuji ulang setiap tahun. Dalam kisaran prediabetes A1C 5,7 hingga 6,4 persen, semakin tinggi A1C, semakin besar risiko diabetes. Mereka dengan prediabetes cenderung mengembangkan diabetes tipe 2 dalam 10 tahun, tetapi mereka dapat mengambil langkah-langkah untuk mencegah atau menunda diabetes.
Bagaimana Insulin Resistance berhubungan dengan Diabetes tipe 2 dan Prediabetes?
Resistensi insulin meningkatkan risiko terkena diabetes tipe 2 dan prediabetes. Prediabetes biasanya terjadi pada orang yang sudah memiliki resistensi insulin. Meskipun resistensi insulin saja tidak menyebabkan diabetes tipe 2, ia sering mengatur stadium untuk penyakit dengan menempatkan permintaan yang tinggi pada sel beta penghasil insulin. Dalam prediabetes, sel-sel beta tidak dapat lagi memproduksi insulin yang cukup untuk mengatasi resistensi insulin, menyebabkan kadar glukosa darah meningkat di atas kisaran normal.
Sekali seseorang memiliki pradiabetes, hilangnya fungsi sel beta yang berkelanjutan biasanya mengarah ke diabetes tipe 2. Penderita diabetes tipe 2 memiliki glukosa darah tinggi. Seiring waktu, glukosa darah tinggi merusak saraf dan pembuluh darah, yang menyebabkan komplikasi seperti penyakit jantung, stroke, kebutaan, gagal ginjal, dan amputasi ekstremitas bawah.
Penelitian telah menunjukkan bahwa kebanyakan orang dengan pradiabetes mengembangkan diabetes tipe 2 dalam 10 tahun, kecuali mereka mengubah gaya hidup mereka. Perubahan gaya hidup termasuk kehilangan 5 hingga 7 persen berat badan mereka — 10 hingga 14 pound untuk orang yang memiliki berat 200 pon — dengan membuat perubahan dalam pola makan dan tingkat aktivitas fisik mereka.
Apa saja gejala resistensi insulin dan pradiabetes?
Resistensi insulin dan pradiabetes biasanya tidak memiliki gejala. Orang mungkin memiliki satu atau kedua kondisi selama beberapa tahun tanpa mengetahui mereka memilikinya. Bahkan tanpa gejala, penyedia layanan kesehatan dapat mengidentifikasi orang yang berisiko tinggi dengan karakteristik fisik mereka, juga dikenal sebagai faktor risiko.
Orang dengan bentuk resistensi insulin yang parah mungkin memiliki bercak-bercak kulit yang gelap, biasanya di bagian belakang leher. Terkadang orang memiliki lingkaran gelap di leher mereka. Tambalan gelap juga bisa muncul di siku, lutut, buku-buku jari, dan ketiak. Kondisi ini disebut acanthosis nigricans.
Siapa yang harus diuji untuk pradiabetes?
American Diabetes Association (ADA) merekomendasikan bahwa pengujian untuk mendeteksi pradiabetes dipertimbangkan pada orang dewasa yang kelebihan berat badan atau obesitas dan memiliki satu atau lebih faktor risiko tambahan untuk diabetes. Bagian “Body Mass Index (BMI)” menjelaskan bagaimana menentukan apakah seseorang kelebihan berat badan atau obesitas. Namun, tidak semua orang yang kelebihan berat badan akan terkena diabetes tipe 2. Orang-orang tanpa faktor-faktor risiko ini harus memulai pengujian pada usia 45 tahun.
Faktor risiko prediabetes — selain kelebihan berat badan atau obesitas atau usia 45 tahun atau lebih — termasuk yang berikut:
- tidak aktif secara fisik
- memiliki orang tua atau saudara kandung dengan diabetes
- memiliki latar belakang keluarga yaitu Afrika Amerika, Alaska Native, American Indian, Asian American, Hispanic / Latino, atau Pacific Islander American
- melahirkan bayi dengan berat lebih dari 9 kilogram
- didiagnosa menderita diabetes gestational — diabetes yang berkembang hanya selama kehamilan
- memiliki tekanan darah tinggi — 140/90 mmHg atau lebih — atau dirawat karena tekanan darah tinggi
- Kadar kolesterol HDL di bawah 35 mg / dL atau tingkat trigliserida di atas 250 mg / dL
- mengalami polycystic ovary syndrome (PCOS)
- memiliki prediabetes, gangguan glukosa puasa (IFG), atau gangguan toleransi glukosa (IGT) pada tes sebelumnya
- memiliki kondisi lain yang terkait dengan resistensi insulin, seperti obesitas atau acanthosis nigricans
- menderita penyakit kardiovaskular (CVD)
Jika hasil tes normal, pengujian harus diulang setidaknya setiap 3 tahun. Pengujian penting untuk diagnosis dini. Penangkapan prediabetes dini memberi orang waktu untuk mengubah gaya hidup mereka dan mencegah diabetes tipe 2 dan CVD. Penyedia layanan kesehatan dapat merekomendasikan pengujian lebih sering tergantung pada hasil awal dan status risiko.
Selain berat badan, lokasi kelebihan lemak di tubuh bisa menjadi penting. Ukuran pinggang 40 inci atau lebih untuk pria dan 35 inci atau lebih untuk wanita dikaitkan dengan resistensi insulin dan meningkatkan risiko seseorang untuk diabetes tipe 2. Ini benar bahkan jika BMI seseorang jatuh dalam kisaran normal.
Bagaimana resistansi insulin dan prediabetes didiagnosis?
Penyedia layanan kesehatan menggunakan tes darah untuk menentukan apakah seseorang memiliki pradiabetes, tetapi mereka biasanya tidak menguji secara khusus untuk resistensi insulin. Resistensi insulin dapat dinilai dengan mengukur tingkat insulin dalam darah.
Namun, tes yang paling akurat mengukur resistensi insulin, yang disebut penjepit euglikemik, terlalu mahal dan rumit untuk digunakan di sebagian besar kantor penyedia layanan kesehatan. Penjepit adalah alat penelitian yang digunakan oleh para ilmuwan untuk mempelajari lebih lanjut tentang metabolisme glukosa. Penelitian telah menunjukkan bahwa jika tes darah menunjukkan prediabetes, resistensi insulin kemungkinan besar hadir.
Tes Darah untuk Prediabetes
Semua tes darah melibatkan pengambilan darah di kantor penyedia layanan kesehatan atau fasilitas komersial dan mengirim sampel ke laboratorium untuk analisis. Analisis lab darah diperlukan untuk memastikan hasil tes akurat. Alat pengukur Glukosa yang digunakan di kantor penyedia layanan kesehatan, seperti perangkat finger-stick, tidak cukup akurat untuk diagnosis tetapi dapat digunakan sebagai indikator cepat dari glukosa darah tinggi.
Pradiabetes dapat dideteksi dengan salah satu tes darah berikut:
- Tes HB A1C
- Tes glukosa plasma puasa (FPG)
- Tes toleransi glukosa oral (OGTT)
1) Tes HB A1C. Kadang-kadang disebut tes hemoglobin A1c, HbA1c, atau glycohemoglobin, tes ini mencerminkan kadar glukosa darah rata-rata selama 3 bulan terakhir. Tes ini adalah tes yang paling dapat diandalkan untuk pradiabetes, tetapi tidak sepeka tes lainnya. Pada beberapa individu, mungkin kehilangan pradiabetes yang bisa tertangkap oleh tes glukosa.
Tes A1C didasarkan pada lampiran glukosa ke hemoglobin, protein dalam sel darah merah yang membawa oksigen. Di dalam tubuh, sel darah merah terus membentuk dan mati, tetapi biasanya mereka hidup selama sekitar 3 bulan. Jadi, tes A1C mencerminkan rata-rata kadar glukosa darah seseorang selama 3 bulan terakhir. Hasil tes A1C dilaporkan sebagai persentase. Semakin tinggi persentasenya, semakin tinggi kadar glukosa darah seseorang. Tingkat A1C normal di bawah 5,7 persen.
Meskipun beberapa penyedia layanan kesehatan dapat dengan cepat mengukur A1C di kantor mereka, jenis pengukuran tersebut — disebut tes tempat perawatan — tidak dianggap dapat diandalkan untuk diagnosis. Untuk diagnosis prediabetes, tes A1C harus dianalisis di laboratorium.
Tes HB A1C tidak dapat diandalkan untuk mendiagnosis pradiabetes pada orang dengan kondisi tertentu yang diketahui mengganggu hasil. Interferensi harus dicurigai ketika hasil A1C tampak sangat berbeda dari hasil tes glukosa darah. Orang-orang keturunan Afrika, Mediterania, atau Asia Tenggara, atau orang-orang dengan anggota keluarga dengan anemia sel sabit atau talasemia, sangat berisiko mengalami gangguan. Orang-orang dalam kelompok ini mungkin memiliki tipe hemoglobin yang kurang umum, yang dikenal sebagai varian hemoglobin, yang dapat mengganggu beberapa tes A1C.
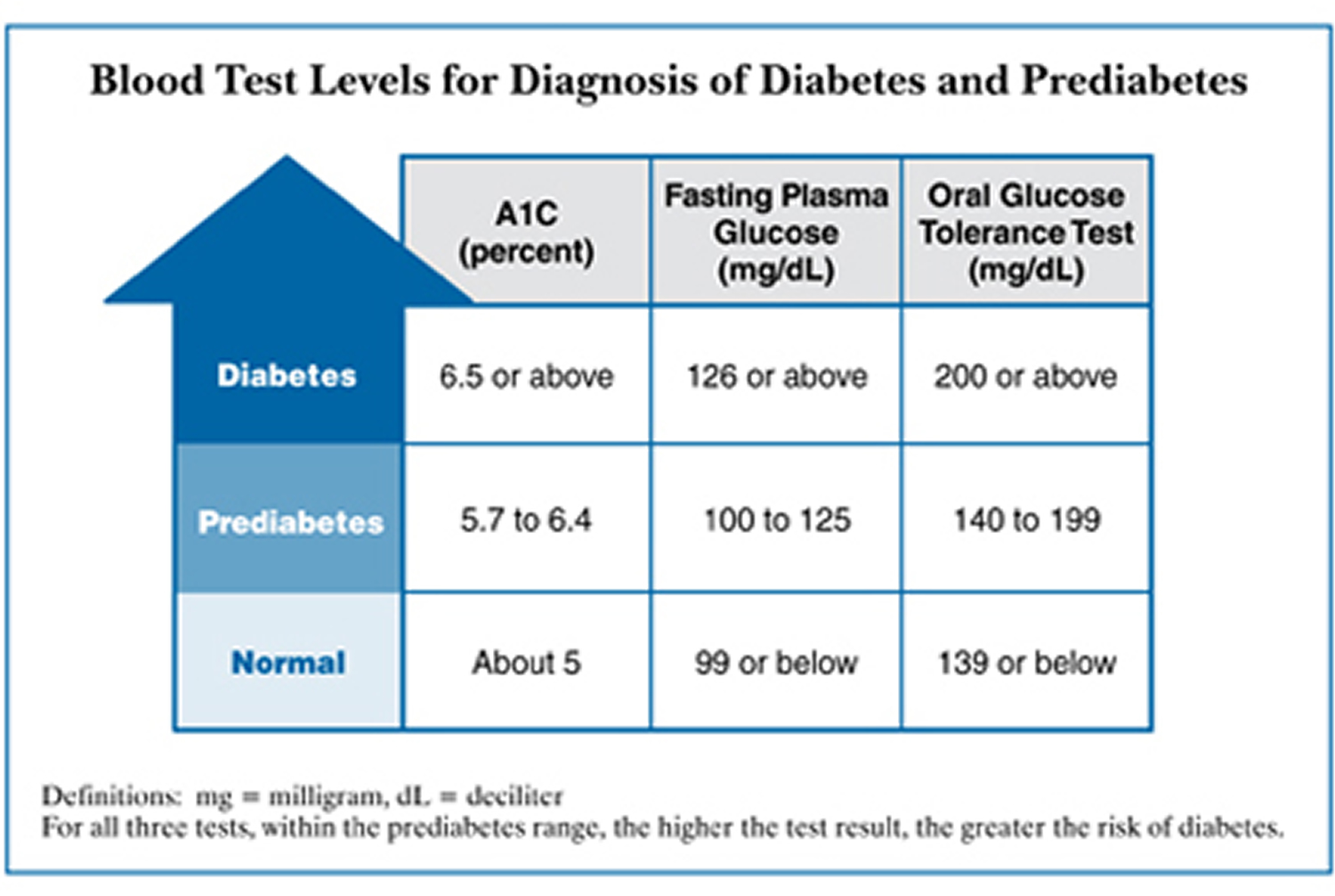
HB A1C 5,7 hingga 6,4 persen menunjukkan prediabetes.
| Diagnosis* | A1C Level |
|---|---|
| Normal | dibawah 5,7 persen |
| Diabetes | 6.5 persen atau lebih |
| Prediabetes | 5.7 sampai 6.4 persen |
Dapatkah tes A1C digunakan untuk mendiagnosis diabetes tipe 2 dan prediabetes?
Iya nih. Pada tahun 2009, komite ahli internasional merekomendasikan tes A1C sebagai salah satu tes yang tersedia untuk membantu mendiagnosis diabetes tipe 2 dan pradiabetes 7). Sebelumnya, hanya tes glukosa darah tradisional yang digunakan untuk mendiagnosis diabetes dan prediabetes.
Karena tes A1C tidak memerlukan puasa dan darah dapat diambil untuk tes pada setiap saat sepanjang hari, para ahli berharap kenyamanannya akan memungkinkan lebih banyak orang untuk diuji — dengan demikian, mengurangi jumlah orang dengan diabetes yang tidak terdiagnosis. Namun, beberapa organisasi medis terus merekomendasikan menggunakan tes glukosa darah untuk diagnosis.
2) Tes glukosa plasma puasa. Tes ini mengukur glukosa darah pada orang yang belum makan apa-apa selama setidaknya 8 jam. Tes ini paling dapat diandalkan bila dilakukan di pagi hari. Prediabetes ditemukan dengan tes ini disebut IFG.
Kadar glukosa puasa 100 hingga 125 mg / dL menunjukkan prediabetes.
3) Tes Toleransi Glukosa Oral (OGTT). Tes ini mengukur glukosa darah setelah orang tidak makan (puasa) setidaknya 8 jam dan 2 jam setelah mereka minum cairan manis yang disediakan oleh penyedia perawatan kesehatan atau laboratorium. Prediabetes ditemukan dengan tes ini disebut IGT.
Tingkat glukosa darah antara 140 dan 199 mg / dL menunjukkan prediabetes.
Tabel berikut mencantumkan tingkat tes darah untuk diagnosis prediabetes.
Mengapa seseorang harus diuji untuk diabetes?
Pengujian sangat penting karena pada awal penyakit diabetes tidak memiliki gejala. Meskipun tidak ada tes yang sempurna, tes A1C dan glukosa darah adalah alat terbaik yang tersedia untuk mendiagnosis diabetes — penyakit serius dan seumur hidup.
Pengujian memungkinkan penyedia layanan kesehatan untuk menemukan dan mengobati diabetes sebelum terjadi komplikasi dan menemukan dan mengobati pradiabetes, yang dapat menunda atau mencegah diabetes tipe 2 berkembang.
Dapatkah resistensi insulin dan pradiabetes dibalik?
Iya nih. Aktivitas fisik dan penurunan berat badan membantu tubuh merespon lebih baik terhadap insulin. Program Pencegahan Diabetes adalah studi federal yang didanai dari 3.234 orang yang berisiko tinggi untuk diabetes.
Program Pencegahan Diabetes dan penelitian besar lainnya membuktikan bahwa orang dengan pradiabetes sering dapat mencegah atau menunda diabetes jika mereka kehilangan jumlah berat badan yang sederhana dengan memotong lemak dan asupan kalori dan meningkatkan aktivitas fisik — misalnya, berjalan 30 menit sehari, 5 hari minggu.
Orang Berisiko Tinggi untuk Diabetes
Peserta studi Program Pencegahan Diabetes mengalami kelebihan berat badan dan memiliki pradiabetes. Banyak yang memiliki anggota keluarga dengan diabetes tipe 2. Prediabetes, obesitas, dan riwayat keluarga diabetes adalah faktor risiko kuat untuk diabetes tipe 2. Sekitar setengah dari peserta Program Pencegahan Diabetes berasal dari kelompok minoritas dengan tingkat diabetes yang tinggi, termasuk Afrika Amerika, Penduduk Asli Alaska, Indian Amerika, Amerika Asia, Hispanik / Latin, dan Kepulauan Pasifik Amerika.
Para peserta Program Pencegahan Diabetes juga termasuk orang lain yang berisiko tinggi untuk mengembangkan diabetes tipe 2, seperti wanita dengan riwayat diabetes gestasional dan orang-orang berusia 60 dan lebih tua.
Pendekatan untuk Mencegah Diabetes
Program Pencegahan Diabetes menguji tiga pendekatan untuk mencegah diabetes:
- Mengubah gaya hidup. Orang-orang dalam kelompok perubahan gaya hidup berolahraga, biasanya dengan berjalan 5 hari seminggu selama sekitar 30 menit sehari, dan menurunkan asupan lemak dan kalori.
- Mengambil obat diabetes metformin. Mereka yang mengambil metformin juga menerima informasi tentang aktivitas fisik dan diet.
- Menerima pendidikan tentang diabetes. Kelompok ketiga hanya menerima informasi tentang aktivitas fisik dan diet dan mengambil plasebo — pil tanpa obat di dalamnya.
Orang-orang dalam kelompok perubahan gaya hidup menunjukkan hasil terbaik. Namun orang-orang yang mengambil metformin juga diuntungkan. Hasil penelitian menunjukkan bahwa dengan kehilangan rata-rata 15 pound pada tahun pertama penelitian, orang-orang dalam kelompok perubahan gaya hidup mengurangi risiko terkena diabetes tipe 2 sebesar 58 persen selama 3 tahun.
Perubahan gaya hidup bahkan lebih efektif pada mereka yang berusia 60 dan lebih tua. Orang-orang dalam kelompok ini mengurangi risiko mereka sebesar 71 persen.
Orang-orang dalam kelompok metformin juga diuntungkan, mengurangi risiko mereka sebesar 31 persen.
Hasil Akhir
Studi Hasil Program Pencegahan Diabetes (DPPOS) telah menunjukkan bahwa manfaat dari penurunan berat badan dan metformin berlangsung setidaknya selama 10 tahun. DPPOS terus mengikuti sebagian besar peserta DPP sejak DPP berakhir pada tahun 2001. DPPOS menunjukkan bahwa 10 tahun setelah mendaftar di Program Pencegahan Diabetes.
- orang-orang dalam kelompok perubahan gaya hidup mengurangi risiko mereka terkena diabetes hingga 34 persen
mereka yang berada dalam kelompok perubahan gaya hidup yang berusia 60 tahun atau lebih memiliki manfaat lebih besar, mengurangi risiko terkena diabetes hingga 49 persen - peserta dalam kelompok perubahan gaya hidup juga memiliki lebih sedikit faktor risiko penyakit jantung dan pembuluh darah, termasuk tingkat tekanan darah dan trigliserida yang lebih rendah, meskipun mereka mengambil lebih sedikit obat untuk mengendalikan risiko penyakit jantung mereka.
- mereka yang berada dalam kelompok metformin mengurangi risiko terkena diabetes hingga 18 persen
Meskipun mengendalikan berat badan dengan perubahan gaya hidup adalah tantangan, ia menghasilkan penghargaan kesehatan jangka panjang dengan menurunkan risiko diabetes tipe 2, menurunkan kadar glukosa darah, dan mengurangi faktor risiko penyakit jantung lainnya.
Langkah apa yang dapat membantu membalikkan resistensi insulin dan prediabetes?
Dengan menurunkan berat badan dan menjadi lebih aktif secara fisik, orang dapat membalikkan resistensi insulin dan prediabetes, sehingga mencegah atau menunda diabetes tipe 2. Orang dapat mengurangi risikonya dengan:
- Makan makanan yang sehat dan mencapai dan mempertahankan berat badan yang sehat
- Meningkatkan aktivitas fisik
- Tidak merokok
- Tidak minum alkohol
A) Makan, Diet, dan Nutrisi
Mengadopsi kebiasaan makan yang sehat dapat membantu orang menurunkan berat badan dan membalikkan resistensi insulin. Para ahli mendorong orang untuk secara perlahan mengadopsi kebiasaan makan yang sehat yang dapat mereka pertahankan, daripada mencoba solusi penurunan berat badan yang ekstrem. Orang-orang mungkin perlu mendapatkan bantuan dari ahli diet atau bergabung dengan program penurunan berat badan untuk mendapatkan dukungan.
Secara umum, orang harus menurunkan berat badan dengan memilih makanan sehat, mengontrol porsi, makan lebih sedikit lemak dan gula rafinasi, dan meningkatkan aktivitas fisik. Orang-orang lebih mampu menurunkan berat badan dan mempertahankannya ketika mereka belajar cara menyesuaikan makanan favorit mereka dengan rencana makan yang sehat.
B) Aktivitas Fisik
Aktivitas fisik secara teratur menangani beberapa faktor risiko sekaligus. Aktivitas fisik yang teratur membantu tubuh menggunakan insulin dengan benar.
- Aktivitas fisik secara teratur juga membantu seseorang
- menurunkan berat badan
- mengontrol kadar glukosa darah
- mengendalikan tekanan darah
- mengontrol kadar kolesterol
Orang-orang di Program Pencegahan Diabetes yang aktif secara fisik selama 30 menit sehari, 5 hari seminggu, mengurangi risiko diabetes tipe 2. Banyak yang memilih jalan cepat sebagai aktivitas fisik mereka.
Kebanyakan orang harus melakukan setidaknya 30 menit latihan hampir setiap hari dalam seminggu. Untuk hasil terbaik, orang harus melakukan kedua kegiatan aerobik, yang menggunakan kelompok otot besar dan membuat jantung berdetak lebih cepat, dan aktivitas penguatan otot.
Kegiatan aerobik termasuk jalan cepat, menaiki tangga, berenang, menari, dan kegiatan lain yang meningkatkan detak jantung.
Aktivitas penguatan otot termasuk mengangkat beban dan melakukan sit-up atau push-up.
Orang-orang yang belum aktif secara fisik baru-baru ini harus berbicara dengan penyedia layanan kesehatan mereka tentang kegiatan mana yang terbaik bagi mereka dan melakukan pemeriksaan sebelum memulai program latihan.
Tidak Merokok
Mereka yang merokok harus berhenti merokok. Penyedia perawatan kesehatan dapat membantu orang menemukan cara untuk berhenti merokok. Studi menunjukkan bahwa orang yang mendapatkan bantuan memiliki kesempatan yang lebih baik untuk berhenti.
Poin untuk Diingat
- Insulin adalah hormon yang membantu sel-sel di seluruh tubuh menyerap glukosa dan menggunakannya untuk energi. Resistensi insulin adalah suatu kondisi di mana tubuh memproduksi insulin tetapi tidak menggunakannya secara efektif.
- Resistensi insulin meningkatkan risiko mengembangkan diabetes tipe 2 dan prediabetes.
- Kontributor utama resistensi insulin adalah kelebihan berat badan, terutama di sekitar pinggang, dan aktivitas fisik.
- Prediabetes adalah suatu kondisi di mana kadar glukosa darah atau A1C – yang mencerminkan kadar glukosa darah rata-rata – lebih tinggi dari normal tetapi tidak cukup tinggi untuk diagnosis diabetes.
- Studi Program Pencegahan Diabetes (DPP) dan studi lanjutannya, Studi Hasil Program Pencegahan Diabetes (DPPOS), menegaskan bahwa orang dengan pradiabetes sering dapat mencegah atau menunda diabetes jika mereka kehilangan jumlah berat yang sederhana dengan memotong lemak dan asupan kalori dan meningkatkan aktivitas fisik.
- Dengan menurunkan berat badan dan menjadi lebih aktif secara fisik, orang dapat membalikkan resistensi insulin dan prediabetes, sehingga mencegah atau menunda diabetes tipe 2.
- Orang dengan resistensi insulin dan pradiabetes dapat menurunkan risiko diabetes mereka dengan makan makanan yang sehat dan mencapai dan mempertahankan berat badan yang sehat, meningkatkan aktivitas fisik, tidak merokok, dan tidak minum alkohol.
Referensi [ + ]